
2型糖尿病(T2DM)是一种全球性高负担的慢性疾病,影响多个身体系统。女性糖尿病患者的性功能障碍(SD)是一个经常被忽视的问题,但它对生活质量有很大的影响。性功能障碍可能影响不同年龄的女性,包括育龄期和更年期妇女。这个问题可能由多种因素引起,包括生理、神经、血管、激素和心理因素。
性功能障碍的表现多样,包括性欲不足、性欲减退、难以达到性高潮和性交疼痛等。研究表明,糖尿病患者的生活质量通常低于非糖尿病患者。对于女性T2DM患者,性功能障碍可能导致生活质量进一步恶化。治疗需要根据个体的具体情况进行个性化,包括医学、心理和人际关系问题。
2型糖尿病是一种全球性高负担的疾病,影响约5亿人。在发达地区,如欧洲和北美,这种疾病的负担更大,且性别分布大致相等。2型糖尿病的慢性并发症影响整个身体系统,包括眼睛、肾脏、神经系统、血管系统、皮肤、骨骼、关节和对感染的易感性。这些并发症对生活质量和整体生活都有深远的影响。
性功能障碍在T2DM患者中是一个经常被忽视的问题,尤其是在女性中。由于微血管并发症、自主神经病变、低睾酮水平和盆腔血管疾病等因素,男性中SD更为常见。然而,女性性行为的复杂性在很大程度上受到心理和社会变量的影响。女性糖尿病患者性功能障碍(FSD)的患病率和潜在机制以及相关危险因素尚不清楚。
在过去20年里,人们对评估和改善患者生活质量的兴趣显著增加,尤其是对慢性病患者。生活质量是促进糖尿病患者健康和生活的关键指标之一。研究表明,糖尿病患者的生活质量低于非糖尿病患者。此外,糖尿病人群中性功能障碍的患病率较高,这可能对生活质量产生负面影响。FSD在女性2型糖尿病患者中经常未被识别和处理。医疗保健提供者可能不经常发起关于性健康的讨论,患者可能不愿意提出这个问题,导致缺乏适当的护理。
2型糖尿病和慢性并发症
2型糖尿病是一种多系统疾病,具有很高的全球负担,并且在世界范围内的患病率不断上升。该病的慢性并发症是一个重大的公共卫生问题。2型糖尿病患病率的上升与多种危险因素有关,包括肥胖、久坐不动的生活方式、不健康的饮食、遗传易感性和预期寿命的延长。2型糖尿病对卫生保健系统和社会具有重大的经济影响。与糖尿病管理相关的直接和间接成本,包括药物、住院和生产力损失,是显著的。
2型糖尿病对男性和女性都有影响,但其患病率、危险因素和对健康的影响存在性别差异。例如,绝经后的妇女比绝经前的妇女有更高的风险。这表明与更年期相关的激素变化可能在T2DM的发展中发挥作用。此外,在怀孕期间经历过妊娠糖尿病的妇女在以后的生活中患2型糖尿病的风险增加。多囊卵巢综合征(polycystic ovarian syndrome, PCOS)是一种女性常见的内分泌疾病,其发生胰岛素抵抗和T2DM的风险增高。
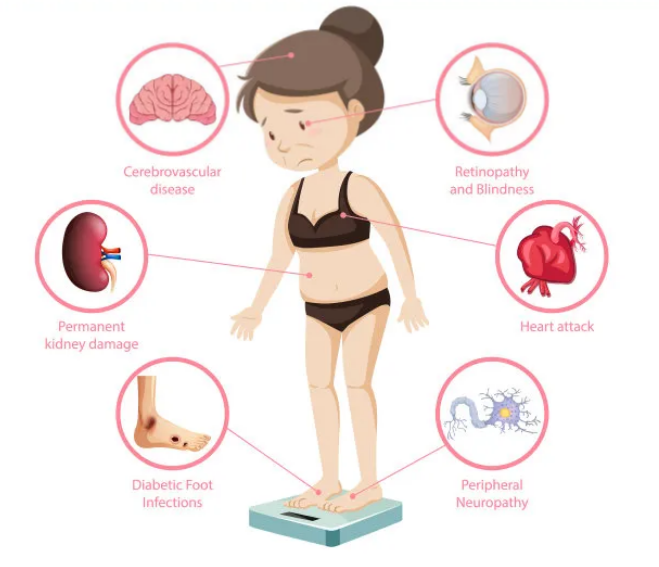
T2DM可导致多种慢性并发症,影响多种器官系统。这些并发症大大增加了疾病的负担。T2DM可累及全身小血管,导致视网膜病变、肾病、神经病变等微血管并发症。T2DM是心血管疾病的主要危险因素,包括冠状动脉疾病、中风和周围血管疾病。它是全球心脏病发作和中风的主要原因。糖尿病肾病是终末期肾病(ESRD)的主要原因。它是由肾脏小血管受损引起的,可导致肾衰竭。糖尿病性神经病变可影响周围神经系统和自主神经系统。它会导致感觉丧失、疼痛和自主神经功能障碍,影响各种身体功能。糖尿病视网膜病变是成年人失明的主要原因;它是由视网膜血管受损引起的,如果不及时治疗,可导致视力受损或失明。糖尿病相关的足部问题,包括神经病变和周围血管疾病,可导致足部溃疡,严重者可导致下肢截肢。T2DM的慢性并发症对患者的生活质量有深远的影响。这些并发症通常需要持续的医疗护理和生活方式的改变,可能导致残疾、活动能力降低、疼痛和预期寿命缩短。
女性性功能障碍的定义及流行程度

女性性功能障碍的定义是性欲持续或反复下降,性唤起持续或反复下降,性交困难,难以或无法达到性高潮。性功能障碍与高血糖、胰岛素抵抗、低度慢性炎症、内皮功能障碍、神经病变和激素异常有关。这些途径可导致生殖器血流改变,神经元传递改变,阴道润滑减少,所有这些都对性反应有影响。除了糖尿病相关的生理问题外,多种社会心理变量也会导致2型糖尿病女性的性功能障碍。这些变量包括抑郁、焦虑、身体形象困难、婚姻问题和药物相关的不良影响。此外,围绕性和糖尿病的文化和社会习俗可能会加重内疚、耻辱和低自尊的情绪。
女性性功能障碍可影响育龄妇女,其中也包括围绝经期妇女。绝经期和绝经后妇女也会受到FSD的影响。生物和社会心理因素错综复杂地相互作用,产生了人类的性反应。根据不同的情况,这些元素在不同的文化、不同的人之间,甚至在同一个人内部都是不同的。
女性性功能障碍的不同领域

不同的诊断和分类方法——DSM(精神疾病诊断与统计手册)和ICD(国际疾病分类)——针对器质性性功能障碍。在ICD-11和DSM-V中,基于性活动的阶段(从性唤起到性高潮问题)对性障碍进行了广泛的分类。在下面的文本中,我们将定义属于性功能障碍的四个基本组。
欲望障碍包括持续缺乏与性有关的身体欲望,缺乏性接触,或性思想或性幻想,这些都会给患者及其伴侣带来问题。性欲障碍主要有两种:性欲减退障碍(HSDD)和性厌恶障碍(SAD)。
觉醒障碍被描述为缺乏性兴趣、对发起性活动、愉悦、思想和幻想的兴趣,包括缺乏反应性欲望和缺乏对性刺激的生理生殖器反应的主观唤醒。
性高潮障碍:女性性高潮障碍的特征是,尽管有正常的主观唤起,但性高潮缺失、罕见、强度明显降低或对刺激的反应明显延迟。
当尝试或完成阴道进入时,盆底肌肉不自主地收缩,疼痛局限于前庭、外阴阴道或骨盆的其他部位,以及对插入尝试的恐惧或焦虑,都是疼痛障碍的症状。
T2DM对女性性功能的影响
目前尚不清楚T2DM对SD的确切机制,因此,以下是一些被提出的机制(图1)。
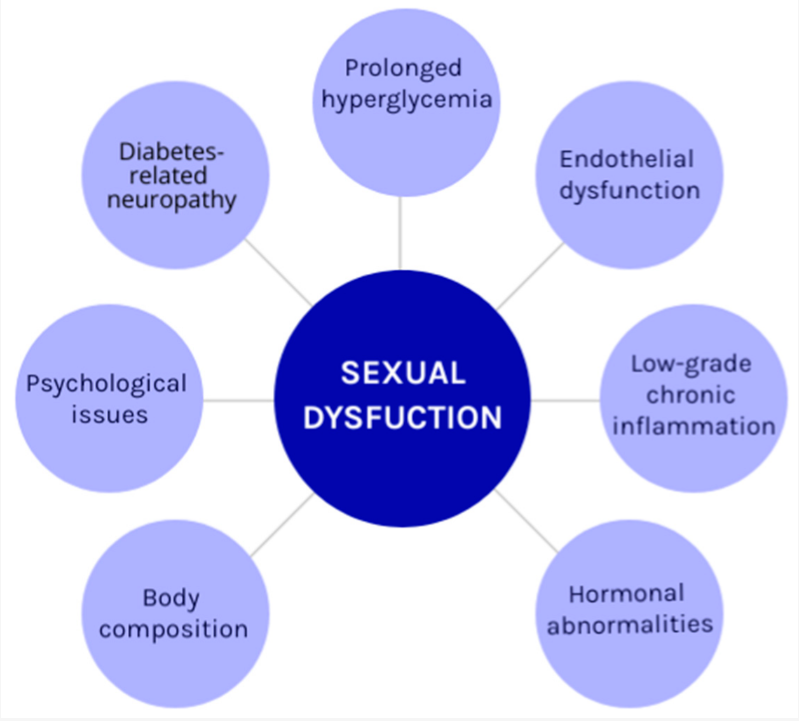
图1.女性2型糖尿病患者性功能障碍的机制。
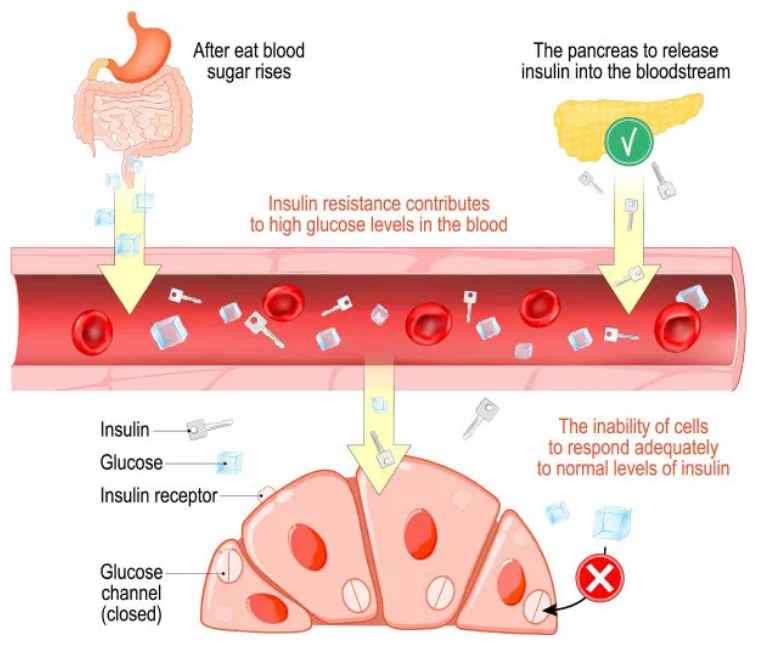
其主要机制是长期高血糖,它通过多种机制引起细胞损伤,包括晚期糖基化终产物(AGEs)和氧化应激。这种细胞损伤对参与性反应的血管和脑组织都有影响。AGEs可损害内皮功能,而氧化应激可引起神经损伤,影响性输入和感觉的传递。高血糖症还会减少阴道粘膜的水合作用,增加感染的风险,导致润滑问题和性交困难。
2型糖尿病经常引起激素异常,这可能导致SD。胰岛素抵抗和高胰岛素血症影响下丘脑-垂体-卵巢轴,改变性激素水平(主要是雌激素)和下部的黄体酮和睾酮。这些变化会导致性欲减退、阴道干燥和生殖器反应性差。
社会心理方面的障碍不容忽视。与糖尿病管理相关的慢性压力,以及疾病的心理负担,会导致焦虑、绝望和糟糕的身体形象。这些心理问题不仅会加重性功能障碍,还会影响激素控制、大脑通路和一般的性健康。
性功能障碍与更年期

绝经后,由于血液中雌激素和睾丸激素水平的降低,女性的身体和性冲动可能会发生变化。绝经期或绝经后的女性可能会意识到她们不太容易被触摸,也不太容易被唤起,所以对性的兴趣降低可能就是因为这个原因。
阴道供血减少也可能是由雌激素水平降低引起的。这可能会对阴道润滑产生负面影响,使阴道过于干燥,无法进行愉快的性交。因此,所有提到的性功能障碍都会影响绝经后妇女。
干预措施和管理
SD可能间接影响糖尿病的管理。情绪困扰和自尊心下降可能导致糖尿病管理策略的依从性差,包括药物治疗和生活方式的改变。由此产生的低血糖控制进一步强化了性功能障碍的循环和生活质量的下降。实现并维持最佳血糖控制对于减少T2DM对性功能的影响至关重要。
有效的管理策略应包括改变生活方式、抗糖尿病药物、胰岛素治疗和持续血糖监测,以实现稳定的血糖控制。通过解决高血糖,可以积极影响血管健康、激素调节和与性功能相关的神经通路。以患者为中心的护理应优先考虑开放的沟通,个性化的治疗方案,以及对性功能障碍的情绪影响的敏感性。
其他方法已纳入消防处的管理,包括医疗和生活方式的改变。医学治疗选择包括激素治疗,尤其是在激素失衡导致FSD的情况下,导致处方激素替代疗法(HRT),如雌激素。另一种选择是磷酸二酯酶5 (PDE-5)抑制剂,由于其增强阴道血流量的能力,通常用于解决女性的性唤起和性高潮困难。
生活方式的改变也至关重要,包括锻炼、饮食、减轻压力、戒烟和适度饮酒等因素,所有这些都能对一个人的整体福祉和健康产生积极影响。非处方产品,如阴道润滑剂和保湿剂可以缓解阴道干燥和不适。
最后,性辅助工具,如振动棒或其他类似的设备,对一些女性在增强性快感方面是有益的。心理干预在女性T2DM患者的SD治疗中起着至关重要的作用。这些干预措施可以解决导致性功能障碍的情绪和心理因素,帮助女性应对2型糖尿病的挑战,并提高她们的整体幸福感。
结论
2型糖尿病女性的SD是一个多方面的问题,对她们的总体幸福感和生活质量有重大影响。为了提高这一群体的性健康,需要对潜在机制进行彻底的了解,并采用以患者为中心的治疗方法。医疗保健从业人员可以通过处理糖尿病、激素变化、生理变化、心理变量和文化影响之间复杂的相互作用,提供整体治疗,提高2型糖尿病妇女的整体生活质量。所有这些都将使患者的依从性更好,血糖控制更好,重要的是,减少疾病的并发症,提高对女性2型糖尿病、SD和生活质量之间关系的认识至关重要。
1. Ong, K.L.; Stafford, L.K.; McLaughlin, S.A.; Boyko, E.J.; Vollset, S.E.; Smith, A.E.; Dalton, B.E.; Duprey, J.; Cruz, J.A.; Hagins, H.;et al. Global, regional, and national burden of diabetes from 1990 to 2021, with projections of prevalence to 2050: A systematicanalysis for the Global Burden of Disease Study 2021. Lancet 2023, 402, 203–234. [CrossRef] [PubMed]ElSayed, N.A.; Aleppo, G.; Aroda, V.R.; Bannuru, R.R.; Brown, F.M.; Bruemmer, D.; Collins, B.S.; Gaglia, J.L.; Hilliard, M.E.;Isaacs, D.; et al. 2 Classification and Diagnosis of Diabetes: Standards of Care in Diabetes—2023. Diabetes Care 2023, 46, S19–S40.ElSayed, N.A.; Aleppo, G.; Aroda, V.R.; Bannuru, R.R.; Brown, F.M.; Bruemmer, D.; Collins, B.S.; Gaglia, J.L.; Hilliard, M.E.; Isaacs,D.; et al. 3. Prevention or Delay of Type 2 Diabetes and Associated Comorbidities: Standards of Care in Diabetes—2023. DiabetesCare 2023, 46, S41–S48. [CrossRef] [PubMed]4. Gardner, D.G.; Shoback, D. Greenspan’ s Basic & Clinical Endocrinology, 10th ed.; McGraw-Hill Education: New York, NY,Faselis, C.; Katsimardou, A.; Imprialos, K.; Deligkaris, P.; Kallistratos, M.; Dimitriadis, K. Microvascular Complications of Type 2Diabetes Mellitus. Curr. Vasc. Pharmacol. 2019, 18, 117–124. [CrossRef] [PubMed]Musicki, B.; Liu, T.; Lagoda, G.A.; Bivalacqua, T.J.; Strong, T.D.; Burnett, A.L. Endothelial Nitric Oxide Synthase Regulation inFemale Genital Tract Structures. J. Sex. Med. 2009, 6, 247–253. [CrossRef]Parnan, A.; Tafazoli, M.; Azmoude, E. Sexual Function and Quality of Life in Diabetic Women Referring to Health Care Centers inMashhad. J. Educ. Health Promot. 2017, 6, 25. [CrossRef]Maiorino, M.I.; Bellastella, G.; Esposito, K. Diabetes and Sexual Dysfunction: Current Perspectives. Diabetes Metab. Syndr. Obes.Targets Ther. 2014, 7, 95–105. [CrossRef]9. Muniyappa, R.; Norton, M.; Dunn, M.E.; Banerji, M.A. Diabetes and Female Sexual Dysfunction: Moving beyond “BenignNeglect”. Curr. Diabetes Rep. 2005, 5, 230–236. [CrossRef]10. Kizilay, F.; Gali, H.E.; Serefoglu, E.C. Diabetes and Sexuality. Sex. Med. Rev. 2017, 5, 45–51. [CrossRef]11. Vafaeimanesh, J.; Raei, M.; Hosseinzadeh, F.; Parham, M. Evaluation of Sexual Dysfunction in Women with Type 2 Diabetes.Indian J. Endocrinol. Metab. 2014, 18, 175–179. [CrossRef]12. Rahmanian, E.; Salari, N.; Mohammadi, M.; Jalali, R. Evaluation of Sexual Dysfunction and Female Sexual Dysfunction Indicatorsin Women with Type 2 Diabetes: A Systematic Review and Meta-Analysis. Diabetol. Metab. Syndr. 2019, 11, 1–17. [CrossRef]13. Kautzky-Willer, A.; Harreiter, J.; Pacini, G. Sex and Gender Differences in Risk, Pathophysiology and Complications of Type 2Diabetes Mellitus. Endocr. Rev. 2016, 37, 278–316. [CrossRef] [PubMed]14. Wright, J.J.; O’connor, K.M. Female Sexual Dysfunction. Med. Clin. N. Am. 2015, 99, 607–628. [CrossRef] [PubMed]15. Shifren, J.L.; Monz, B.U.; Russo, P.A.; Segreti, A.; Johannes, C.B. Sexual Problems and Distress in United States Women: Prevalenceand Correlates. Obstet. Gynecol. 2008, 112, 970–978. [CrossRef]16. Pontiroli, A.E.; Cortelazzi, D.; Morabito, A. Female Sexual Dysfunction and Diabetes: A Systematic Review and Meta-Analysis. J.Sex. Med. 2013, 10, 1044–1051. [CrossRef]17. Derosa, G.; Romano, D.; D’angelo, A.; Maffioli, P. Female Sexual Dysfunction in Subjects with Type 2 Diabetes Mellitus. Sex.Disabil. 2023, 41, 221–233. [CrossRef]18. Elnazer, H.Y.; Baldwin, D.S. Structured Review of the Use of the Arizona Sexual Experiences Scale in Clinical Settings. Hum.Psychopharmacol. Clin. Exp. 2020, 35, e2730. [CrossRef]19. Rummans, T.A.; Clark, M.M.; Sloan, J.A.; Frost, M.H.; Bostwick, J.M.; Atherton, P.J.; Johnson, M.E.; Gamble, G.; Richardson, J.;Brown, P.; et al. Impacting Quality of Life for Patients with Advanced Cancer with a Structured Multidis-Ciplinary Intervention:A Randomized Controlled Trial. J. Clin. Oncol. 2006, 24, 635–642. [CrossRef]20. Kamalifard, M.; Sattarzadeh, N.; Babapour, J.; Gholami, S. Personal and Social Predictors of Sexual Function of Women with TypeTwo Diabetes in Sanandaj. Crescent J. Med. Biol. Sci. 2019, 6, 196–200.21. McHorney, C.A.; Ware, J.E.J.; Raczek, A.E. The MOS 36-Item Short-Form Health Survey (SF-36): II. Psychometric and ClinicalTests of Validity. Med. Care 1993, 31, 247–263. [CrossRef]22. Symonds, T.; Boolell, M.; Quirk, F. Development of a Questionnaire on Sexual Quality of Life in Women. J. Sex Marital. Ther. 2005,31, 385–397. [CrossRef] [PubMed]23. The Whoqol Group. World Health Organization Quality of Life Assessment (WHOQOL): Development and General PsychometricProperties. Soc. Sci. Med. 1998, 46, 1569–1585. [CrossRef] [PubMed]24. Bhugra, D.; Colombini, G. Sexual Dysfunction: Classification and Assessment. Adv. Psychiatr. Treat. 2013, 19, 48–55. [CrossRef]25. Montgomery, K.A. Sexual Desire Disorders. Psychiatry (Edgmont) 2008, 5, 50–55. [PubMed]26. Rosen, R.; Brown, C.; Heiman, J.B.; Leiblum, S.; Meston, C.; Shabsigh, R.; Ferguson, D.; D’Agostino, R., Jr. The Female SexualFunction Index (FSFI): A Multidimensional Self-Report Instrument for the Assessment of Female Sexual Function. J. Sex MaritalTher. 2000, 26, 191–208. [CrossRef] [PubMed]27. Grover, S.; Shouan, A. Assessment Scales for Sexual Disorders—A Review. J. Psychosexual Health 2020, 2, 121–138. [CrossRef]28. Giraldi, A.; Kristensen, E. Sexual Dysfunction in Women with Diabetes Mellitus. J. Sex Res. 2010, 47, 199–211. [CrossRef]29. Erol, B.; Tefekli, A.; Sanli, O.; Ziylan, O.; Armagan, A.; Kendirci, M.; Eryasar, D.; Kadioglu, A. Does Sexual Dysfunction Correlatewith Deterioration of Somatic Sensory System in Diabetic Women? Int. J. Impot. Res. 2003, 15, 198–202. [CrossRef]30. Veronelli, A.; Mauri, C.; Zecchini, B.; Peca, M.G.; Turri, O.; Valitutti, M.T.; Dall’Asta, C.; Pontiroli, A.E. Sexual Dysfunction IsFrequent in Premenopausal Women with Diabetes, Obesity, and Hypothyroidism, and Correlates with Markers of IncreasedCardiovascular Risk. A Preliminary Report. J. Sex. Med. 2009, 6, 1561–1568. [CrossRef]31. Erol, B.; Tefekli, A.; Ozbey, I.; Salman, F.; Dincag, N.; Kadioglu, A.; Tellaloglu, S. Sexual Dysfunction in Type II Diabetic Females:A Comparative Study. J. Sex Marital. Ther. 2002, 28 (Suppl. S1), 55–62. [CrossRef]32. Angulo, J.; Hannan, J.L. Cardiometabolic Diseases and Female Sexual Dysfunction: Animal Studies. J. Sex. Med. 2022, 19, 408–420.33. Allahdadi, K.J.; Tostes, R.C.; Webb, R.C. Female Sexual Dysfunction: Therapeutic Options and Experimental Challenges.Cardiovasc. Hematol. Agents Med. Chem. 2009, 7, 260–269. [CrossRef] [PubMed]34. Chang, J.G.; Lewis, M.N.; Wertz, M.C. Managing Menopausal Symptoms: Common Questions and Answers. American FamilyPhysician 2023, 108, 28–39. [PubMed]35. Johnson, A.; Roberts, L.; Elkins, G. Complementary and Alternative Medicine for Menopause. J. Evid.-Based Integr. Med. 2019, 24,2515690X19829380. [CrossRef]36. Esposito, K.; Maiorino, M.I.; Bellastella, G.; Giugliano, F.; Romano, M.; Giugliano, D. Determinants of Female Sexual Dysfunctionin Type 2 Diabetes. Int. J. Impot. Res. 2010, 22, 179–184. [CrossRef]37. Baldassarre, M.; Alvisi, S.; Berra, M.; Martelli, V.; Farina, A.; Righi, A.; Meriggiola, M.C. Changes in Vaginal Physiology ofMenopausal Women with Type 2 Diabetes. J. Sex. Med. 2015, 12, 1346–1355. [CrossRef]38. Kolodny, R.C. Sexual Dysfunction in Diabetic Females. Diabetes 1971, 20, 557–559. [CrossRef]39. Enzlin, P.; Mathieu, C.; Vanderschueren, D.; Demyttenaere, K. Diabetes Mellitus and Female Sexuality: A Review of 25 Years’Research. Diabet. Med. 1998, 15, 809–815. [CrossRef]40. Shi, Y.F.; Shao, X.Y.; Lou, Q.Q.; Chen, Y.J.; Zhou, H.J.; Zou, J.Y. Study on Female Sexual Dysfunction in Type 2 Diabetic ChineseWomen. Biomed. Environ. Sci. 2012, 25, 557–561. [CrossRef]41. Olarinoye, J.; Olarinoye, A. Determinants of Sexual Function among Women with Type 2 Diabetes in a Nigerian Population. J.Sex. Med. 2008, 5, 878–886. [CrossRef]42. Abu Ali, R.M.; Al Hajeri, R.M.; Khader, Y.S.; Shegem, N.S.; Ajlouni, K.M. Sexual Dysfunction in Jordanian Diabetic Women.Diabetes Care 2008, 31, 1580–1581. [CrossRef] [PubMed]43. Siddiqui, M.A.; Ahmed, Z.; Ahmed Khan, A. Psychological Impact on Sexual Health among Diabetic Patients: A Review. Int. J.Diabetes Res. 2012, 1, 28–31. [CrossRef]44. Kiadaliri, A.A.; Najafi, B.; Mirmalek-Sani, M. Quality of Life in People with Diabetes: A Systematic Review of Studies in Iran. J.Diabetes Metab. Disord. 2013, 12, 54. [CrossRef] [PubMed]45. Soltan, A.Z.H.; Ranjbar, H.; Kohan, M. The relationship between sexual function of diabetic omen with quality of life. J. ShahidBeheshtii Univ. Med. Sci. 2013, 23, 32–39.
以上图片来自网络,本文旨在分享学习,如有侵权,请联系删除,谢谢!








